Хронические нарушения мозгового кровообращения
Мозговой инсульт (удар) является проявлением поражения сосудов головного мозга: как экстра- так и интракраниальных. Ишемический инсульт – явление, связанное с ухудшением перфузии головного мозга артериальной кровью. Геморрагический – излитием крови за пределы сосудистого русла, имбибицией ткани мозга элементами крови и повреждением нейронов.
Здесь я уделю основное внимание ишемическому поражению головного мозга.
Ключевая роль атеротромбоза сосудов в формировании сосудистой мозговой недостаточности, вплоть до развития острого инсульта, в настоящее время не вызывает сомнений. Современные методы диагностики позволили значительно расширить имеющиеся знания о гемодинамических и метаболических взаимоотношениях при ишемии головного мозга.
Эти данные стали основой для разработки эффективных методов лечения и профилактики инсультов, в том числе принципиально новых. На смену традиционной консервативной терапии цереброваскулярной патологии, направленной на ограничение и уменьшение зоны повреждения мозговой ткани, предотвращение осложнений, в клиническую практику внедряются все более радикальные методы лечения.
Концепция, согласно которой сложные инвазивные вмешательства следует применять лишь в крайних случаях, когда невозможно помочь больному консервативно, уходит в прошлое.
Неврологи все чаще сотрудничают с сосудистыми хирургами, а консервативное лечение все теснее переплетается с хирургическим.
Следует отметить что благодаря достижениям и открытиям медицинской науки и практики эффективность лечения цереброваскулярной патологии за последние годы значительно изменилась.
80% всех инсультов на сегодняшний день – ишемические, причины их общеизвестны: атеросклероз сосудов, головного мозга, атеротромбоз, тромбоэмболии, микроангиопатии. В последнее время атеросклероз все чаще рассматривается как заболевание, подлежащее успешному хирургическому лечению. Чем можно объяснить парадокс результативности локальных оперативных вмешательств на сосудах при системном прогрессирующем заболевании сосудов?
Атеросклероз считается диффузным, генерализованным заболеванием. С точки зрения морфологов, это действительно так, но клиницисты считают, что атеросклероз чаще проявляет себя как строго локальная патология. Так, атеросклероз, сопровождающийся коронарным синдромом, локализуется преимущественно в коронарных артериях, причем на небольшом их участке – близ устьев. Атеросклеротический процесс, ведущий к ишемии нижних конечностей, обычно локализуется в области бифуркации аорты (синдром Лериша), бедренных артерий, реже – небольших сегментов подвздошных или подколенных артерий. Атеросклероз, обусловливающий ишемические поражения головного мозга, локализуется на протяжении 2 см начального сегмента внутренней сонной артерии. Говоря об инсульте, часто упоминают интракраниальное атеросклеротическое поражение сосудов, которое может иметь место, но при этом следует помнить, что гемодинамически значимые поражения в интракраниальных сосудах чрезвычайно редки, не более чем в 10% случаев. Таким образом, судьба больного с ишемическим инсультом, как правило, зависит именно от тех 2 см внутренней сонной артерии, которые находятся выше бифуркации общей сонной артерии. Именно здесь в абсолютном большинстве случаев образуются гемодинамически значимые бляшки, развивается стеноз сосуда, на почве атероматоза могут скапливаться агрегаты тромбоцитов, эритроцитов, кальцинаты, кристаллы холестерина, частички атеромы, сгустки фибрина, что до определенного времени никак не отражается на самочувствии больного.
Особенности диагностики ишемического поражения головного мозга
Асимптомность течения атеросклероза сосудов является одной из ведущих проблем в своевременной диагностике и профилактике инсультов, 70% инсультов возникают без предвестников, поэтому ориентироваться на начальные проявления сосудистой мозговой недостаточности и транзиторные ишемические атаки (ТИА) в профилактике инсультов недопустимо. Необходимо активно выявлять больных с поражением сосудов до того, как произошла катастрофа, нередко являющаяся фатальной для больного. По данным компьютерной томографии головного мозга у пациентов с ИБС (без клинических проявлений ишемии мозга) показывает до 39% перенесенных «немых» инфарктов мозга.
На этапе скрининга необходимо проводить аускультацию сосудов шеи пациентов. Эту простую методику часто забывают при рутинном обследовании, хотя именно она является первым шагом к диагностике асимптомного атеросклеротического поражения сонных артерий. Следует заметить, что систолический шум на сонных артериях при их атеросклеротическом поражении выслушивается в 60-70% случаев, но он – практически достоверное доказательство каротидного атеросклероза. Следовательно, аускультацию сосудов шеи необходимо проводить при банальном обследовании пациентов, особенно старше 40-50 лет. Аускультация каротидных сосудов проводится в точке Брема – позади угла нижней челюсти. Кроме того, систолический шум выслушивается при наличии атеросклеротического стеноза в позвоночной и подключичной артериях.
Еще один серьезный аспект клинического обследования больного – отсутствие настороженности по отношению к цереброваскулярной патологии, если больной не предъявляет характерных жалоб. Следует отметить, что пациенты о своей болезни быстро забывают после очередного приступа, причем могут его даже не заметить или не обратить особого внимания. Больные, страдающие повторяющимися ТИА, часто не предъявляют жалоб по поводу данного заболевания, если их в данный момент ничего не беспокоит. Чтобы убедиться в отсутствии или наличии ТИА, необходимо расспросить больного о типичных симптомах ишемии головного мозга, иначе в период внеочередной атаки диагностировать ТИА можно лишь в редких случаях. К сожалению, нередко забываются простые и высокодостоверные симптомы. Так, амавроз (резкое снижение зрения или полная слепота на один глаз) является проявлением, которое позволяет с очень высокой вероятностью диагностировать стеноз сонной артерии, столь часто приводящий к ТИА и ишемическим инсультам. При наличии такого симптома необходимо направить больного не только к офтальмологу, но и к сосудистому хирургу.
Задача – не дожидаться инсульта или явных признаков ТИА, а активно выявлять больных с поражением экстракраниальных сосудов, кровоснабжающих головной мозг. Следует ориентироваться на диагностику атеросклеротического поражения сосудов в асимптомной стадии, чтобы вовремя начать лечение и не допустить сосудистой катастрофы. Главное в ранней диагностике после аускультации сосудов шеи – ультразвуковые методы диагностики – дуплексное ангиосканирование, которое обладает очень большими возможностями и должно использоваться как можно шире. В отличие от ангиографии, дуплексное ангиосканирование дает возможность оценить функциональное состояние артерий, характер кровотока и состояние самой бляшки (изъязвления и кровоизлияния в бляшку, повреждения ее покрышки). С помощью этого метода исследования можно обнаружить кальцификаты в области бифуркации сонной артерии, увидеть контуры бляшки, степень выраженности стеноза артерии. Единственный серьезный недостаток ультразвукового исследования – метод является операторзависимым.
Другие методы исследования артерий менее значимы. Транскраниальная допплерография имеет значение для оценки структуры и функционирования Виллизиева круга (замкнутый артериальный круг – основной коллатеральный коллектор головного мозга), но не для диагностики сосудистой мозговой недостаточности, поэтому может быть лишь вспомогательным методом исследования. Ангиографию уже почти 20 лет мы практически не используем, ее возможности дублирует простой и неинвазивный метод дуплексного ангиосканирования.
Чем может помочь сосудистый хирург?
Очень важно знать, что ишемический инсульт в 90% случаев происходит на стороне стеноза сонной артерии. Каротидный стеноз всегда имеет устойчивую тенденцию к прогрессированию. Накоплены данные о том, что применение статинов может приостановить прогрессирование атеросклеротического процесса, но достоверных способов устранить это прогрессирование на сегодняшний день нет, поэтому лечение стеноза сонных артерий, в значительной степени и профилактика инсультов сегодня основываются на оперативном вмешательстве.
Первые операции по поводу стеноза сосудов проведены более 50 лет назад. Доказательная медицина помогает объективно демонстрировать результативность хирургической помощи. В 1989 году ученые США провели мультицентровое исследование в США и Канаде, которое включало больных из 50 госпиталей. В ходе исследования больным со стенозом сонных артерий была проведена ангиография, после чего их разделили на две группы, в одной проводили только медикаментозное лечение атеросклероза, в другой – оперативные вмешательства на пораженных сосудах. За судьбой больных наблюдали в течение пяти лет с контролем каждые 6 месяцев. Оказалось что в первом полугодии исследования летальность в группе оперированных больных составила 5%, в группе медикаментозного лечения – 3%. Во втором полугодии в первой группе практически не отмечено гибели больных, во второй – летальность возросла до 10%. Через два года в группе оперированных больных инсульт возник у 2,8%, в группе консервативного лечения – 28%. В связи с такой колоссальной разницей и очевидными преимуществами оперативных вмешательств исследование прекращено досрочно.
Последние данные говорят о том что частота инсультов при оперативном лечении асимптомных поражений сосудов составляет 3,8%, при медикаментозном лечении – 11%. На сегодняшний день в мире принята следующая точка зрения: хирургическому лечению подлежат асимптомные больные при 70% и более стенозе сонной артерии (иногда показанием к операции является сужение просвета артерии на 50%). Oпeрация рекомендована при изъязвлении и кровоизлияниях в бляшку, наличии гетерогенной бляшки, быстром прогрессировании стеноза, преходящих нарушениях мозгового кровообращения на фоне 60% стеноза, а также при перенесенном малом инсульте. Кроме того, лечению подлежат больные с гемодинамически значимыми извитостями каротид. Противопоказаниями к операции могут быть только острый период инсульта, инфаркта, грубый неврологический дефицит; условным противопоказанием – наличие больших кист мозга.
Профилактика инсультов с помощью хирургии
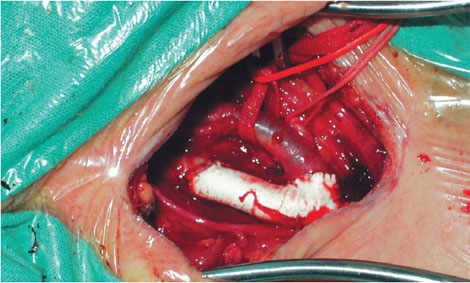
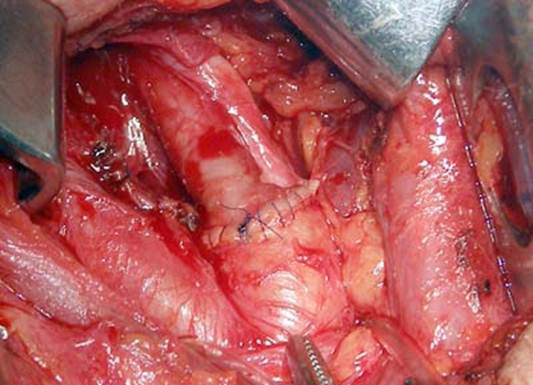
Основными методами оперативной коррекции при атеросклеротическом поражении являются эндартерэктомия и резекция артерии с протезированием.
При эндартерэктомии локально удаляется критическая бляшка в начальном сегменте внутренней сонной артерии. При грубом многослойном поражении выполняется резекция артерии с протезированием. Считалось, что атеросклероз как системное прогрессирующее заболевание неминуемо приводит к повторному формированию бляшки. Выяснилось, что через 10 лет после операции до 96% оперированных больных не имеют никаких нарушений в бассейне внутренней сонной артерии. Это означает, что на месте удале нной бляшки образуется всего лишь соединительная ткань, а предрасположенности к повторному образованию бляшки практически нет. Оперированные больные в обязательном порядке принимают современные препараты – статины, антитромбоцитарные препараты, ингибиторы АПФ и другие, которые сегодня дополняют хирургическое лечение и значительно улучшают его результаты.
При извитостях выполняются резекции избытка артерии с реплантацией.
Давно внедрён ещё один тип операций – стентирование сосудов. Каротидная ангиопластика, предложенная 30 лет назад, прошла свой путь от первых восторгов до определённой степени неприятия. Одним из основных ее недостатков является высокий процент рестенозов, стоимость затрат на операцию. В настоящее время метод применим у незначительного (2-3%) количества пациентов: это больные с хирургической недоступностью (грубые рубцовые изменения в зоне вмешательства, высокое стояние каротидной бифуркации за углом челюсти) или тяжёлой кардиальной патологией.
Селищев В.В.
заведующий отделением хирургии сосудов
Tags: Селищев В.В.
Trackback from your site.